A PPPD kifejezés viszonylag új, de a tünetegyüttes nem az. A PPPD legalább 3 hónapja fennálló, bizonytalanság érzéssel, nem forgó jellegű szédülés érzéssel jár. Függőleges testhelyzet, aktív és passzív mozgás, mozgó vagy összetett vizuális ingerek a tüneteket fokozzák vagy kiváltják. Jelen lehet önmagában vagy más egyéb kórállapotokkal együtt. A betegség patofiziológiája nem tisztázott a mai napig sem.
Feltételezik, hogy a testtartás szabályozási mechanizmusainak funkcionális változásairól, a multiszenzoros információfeldolgozás zavaráról lehet szó.
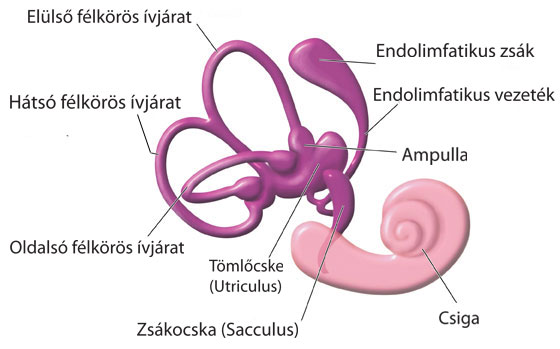
Ezek alapján azt mondhatjuk, hogy a PPPD a vesztibularis/egyensúlyi rendszer krónikus funkcionális zavara, tehát nem strukturális eltérés vagy pszichiátriai állapot.
Hogyan kezelhető a PPPD/3PD?
Nézzük a lépéseit!
Keressük meg a kiváltó okot, és kezeljük!
Keressük meg a kiváltó okot, amely a szédülést és az egyensúlyzavart kiváltotta, elindította. Gyakran látjuk, hogy a páciens a tünetek indulásakor valamilyen más betegség, állapot kapcsán megélte a „szédülést”. Ez lehet BPPV, neuritisz vesztibularis, vesztibularis migrén vagy akár pánik roham is.
Kezeljük a szorongást!
A kutatások kimutatták, hogy a 3PD szorongóbb személyiségűeknél nagyobb valószínűséggel alakul ki. Ez a kutatás azt mutatja, hogy a szorongás kezelése terápiával (CBT) és/vagy gyógyszeres kezeléssel erősen ajánlott a legjobb eredmény elérése érdekében.
Csökkentük a biztonsági viselkedést!
Ahogyan a tünetek javulnak, fokozatosan térjünk vissza a szokásos mindennapi mozgásokhoz és tevékenységekhez. Ez lehet a séta gyakorlása nyílt tereken vagy egyenetlen talajon sétabot nélkül, vagy visszatérés az olyan tevékenységekhez, mint a kerékpározás, a megszokott útvonalakon való vezetés.
Kezdjük meg a vesztibularis rehabilitációs terápiát!
A VRT célja, hogy segítsen hozzászokni azokhoz a mozdulatokhoz és helyzetekhez, amelyek rontják a tüneteket.
Mi az a vesztibularis rehablitáció?
A vesztibuláris rehabilitáció (VRT) célja mind az elsődleges vesztibularis, mind a másodlagos tünetek enyhítése.
Az agy megtanul más érzékszerveket használni (látás és szomatoszenzoros – testérzék) a vesztibularis rendszer hiányosságainak kompenzálására. Az individuális kezelés alapja a gyakorlatok testre szabása.
Három fő gyakorlat sor alkalmazható
Szoktatás, tekintet stabilizálás, egyensúly tréning.
A szoktatási gyakorlat célja az, hogy a szédülést kiváltó mozgás vagy vizuális ingerek ismétlésével enyhén vagy legfeljebb mérsékelten provokálja a tüneteket. Így idővel a szédülés intenzitása csökken az agy tanulásának köszönhetően.
A tekintet stabilizáló gyakorlatok azoknak ajánlottak, akik látászavart észlelnek (elmozdul, ugrál a kép pl. olvasás közben)
Az egyensúly fejlesztő gyakorlatok javítják a biztonságérzetet a mindennapi tevékenységek végzése során. Elősegítik a járás biztonságát egyenetlen talajon, sötétben.
Nehéz végezni a vesztibularis rehabilitációs gyakorlatokat?
Nem nehéz megtanulni ezeket a gyakorlatokat, de ez nem azt jelenti, hogy elvégezni is könnyű őket.:) A gyakorlatok néha fárasztóak lehetnek. A siker kulcsa, hogy el kell köteleződnünk a gyakorlatok rendszeres végzése mellett. Építsük be a napi rutin feladataink sorába! Kezdetben úgy tűnhet, hogy a tünetek rosszabbodnak, de ha kitartóan, rendszeresen végezzük őket, meg fogjuk látni, hogy a mindennapi élet tevékenységei könnyebbé válnak lassan. Időnként átmeneti visszaesések előfordulhatnak, melyek hátterében leggyakrabban fizikai vagy mentális stresszorok állnak. Higgyünk a sikerben!